診療内容
緑内障
緑内障とは、 眼球の一番奥にあり脳に情報を伝える、視神経がさまざまな原因で障害される病気です。その結果、視野がゆっくりと欠けていきます。(視野障害)

年齢とともに患者数は増えていき、大規模スタディで日本人の40歳以上の17人に1人はいることがわかっています。たとえば同窓会をしたとして、クラスに2~3人いる割合です。また女性の方が男性より2倍多くなります。
失明原因の第一位で、眼科のもっとも重要な病気になります。初期の症状はほとんどなく、通常速くはありませんが進行性で、回復できない病気ですので、治療は一生涯にわたります。根気よくつきあっていく必要があります。
早期に発見できて、適切に診療を続けられたら、運転やお仕事に影響が出ることなく生涯、視力や視野を維持できることも多いです。

原因
緑内障はさまざまな要因が組み合わさって起きることがわかっています。緑内障の最大の要因は、視神経の耐えられる強さを超えて眼圧が上がることです。
眼圧は目の硬さを表します。ゴムボールの張りをイメージしてください。眼圧の正常値は10-21mmHgです。風を目に当てて計測する検査で、人間ドックなどで計測することもあります。
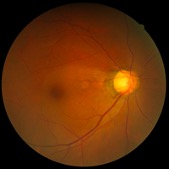
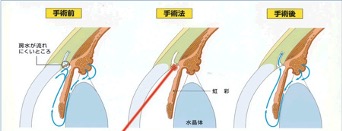
眼圧は、目の中を循環している水(房水)の流れで決まります。房水は、茶目(虹彩)の根元にある毛様体でつくられ、虹彩と水晶体の間を通ったあと、角膜と虹彩の隙間(隅角)に入り、繊維柱帯というフィルターを通って、眼球外の血管へ抜けていきます。房水の流れがさえぎられると、房水がたまり眼球が張って、眼圧が上がるのです。
眼圧が上がると、構造的に弱い視神経を障害します。ダメージを受けた視神経がつかさどっている、視野の範囲が見えなくなるのです。

眼圧が正常範囲でも緑内障になってしまう、正常眼圧緑内障が日本人では特に多いので、(緑内障全体の70%以上)、眼圧がよくても安心はできません。 眼圧の正常値は、何十年も前に、全人種を対象に定められましたので、日本人にとっての眼圧正常値はもっと低いと考えられています。
また眼圧は変動することが多いです。(変動幅も個人差が大きく、特に緑内障の患者様は変動幅が大きいです。)
一日のうちの時間帯で、夜に高く、朝に低いというように変動したり、(日内変動)一年のうちの季節で冬に高く、夏に低いというように変動したり(季節変動)しています。
したがって、眼圧も、様々な時間帯で測った方が、診療上有利になります。いつも午前受診されているとしたら、時々午後受診されるのもよいと思います。
さらに、ストレス・姿勢(うつ伏せ、下向き)・内服薬・アルコールやコーヒの摂取・喫煙・睡眠時無呼吸によって一時的ですが、上がります。

眼圧以外の要因には、緑内障の家系(人数が多いほどリスクが高くなります。)、強い近視、高血圧、糖尿病、冷え性、循環不全があります。
また緑内障は、成り立ちごとに、おもに5種類に分類されます。
- 正常眼圧緑内障:眼圧は正常範囲にもかかわらず緑内障を発症します。日本人の緑内障の
70% を占めており、もっとも多い病型になります。もともと視神経が構造的に弱く、正常の眼圧に耐えられないこと、視神経の周りの血流が悪いことなどが原因と考えられています。 - 原発開放隅角緑内障(狭義):隅角は狭くないのですが、その先の繊維柱帯の目詰まりのために、房水がスムーズに目の外に抜けられなくなって、眼圧が上がります。
- 原発閉塞隅角緑内障:隅角が虹彩によってふさがれて、房水の流れがせき止められて眼圧が上がります。
白内障が進行して、水晶体が虹彩を圧迫して起きることが多いです。患者様は、中高年の女性、遠視の方が多いです。さらに抗コリン作用をもつ薬剤(風邪薬・せき止め・抗アレルギー剤・不眠剤・内視鏡検査で使用する麻酔の前投薬)で誘発される可能性がありますので注意が必要です。
隅角が完全に閉塞されると、急性緑内障発作を起こします。激しい目の痛み、頭の痛み、嘔吐を突然生じて、視野が急速に障害されます。緊急入院・手術が必要になります。 - 続発緑内障:白内障・ぶどう膜炎・目の手術・目の外傷など目の病気以外に、糖尿病など全身の病気が原因になることもあります。また長期間ステロイド(点眼・内服・点滴・注射)を投与されて起きることもあります。どの病気であれ、ステロイド治療を受けられたら、一度は来院し眼圧を測られたほうが良いです。
- 発達緑内障:先天的に、隅角の形状異常があり、眼圧が上がります。比較的まれですが、手術になることも多い重症なタイプです。
症状
緑内障の症状は視野がせまくなっていくことです。初期の間は、視野障害の範囲がせまいこと、また反対の目にカバーされるため、ほとんど気づかれることはありません。逆に言うと、両目で見て気づくくらいだと、相当進行していると考えないといけません。
緑内障の多数をしめる正常眼圧緑内障では、視野障害はゆるやかに、年単位で進行しますが、一方通行で進行するだけで、回復することはできません。 視野が進行して中心におよんでしまうと視力が下がります。

例外的に、急性緑内障発作は目の痛み、頭の痛み、吐き気といった激しい症状が突然現れます。緊急の治療が必要になります。
治療
緑内障の治療は、まず点眼により眼圧を下げることが第一です。正常眼圧緑内障でも、眼圧を下げることがもっとも重要です。視野がほとんど進行しなくなるまで、眼圧を下げる必要があります。

そのために、目標眼圧を設定します。目標眼圧は、治療前の平均的な眼圧(ベースライン眼圧)から20~30%低いレベルに設定します。多くの緑内障は、この目標眼圧まで下げれば、視野の進行を相当おさえることができます。
しかし、一部の緑内障では、それでも進行します。視野検査を定期的におこない、目標眼圧が達成できていても進行する場合には、目標眼圧を修正して、さらに下げる必要があります。
このように診察時に毎回眼圧を測って、定期的に視野検査をおこない、以前の視野検査と比較して、進行の有無、程度を判断します。視野が進行していたら、点眼を変更するか、追加します。
視野検査が、現時点での緑内障の影響と、進行状況を正確にあらわすため、緑内障治療でもっとも重要なデータになります。
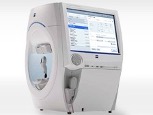

代表的な静的視野検査(ハンフリー視野検査)は、暗室で、反対の目を覆って、中心のオレンジの光を見つめながら、周りに出る白い光が見えるたびにブザーで押す検査です。
集中力が必要になり疲れる検査ですので、苦手な患者様は多いと思います。当院では、数分という短時間で計測できる最新型を導入しておりますので、ぜひ検査にご協力ください。また複数の視野計がありますので、患者様の年齢、認知能力、病状にあわせて最適な視野計を選択しております。
視野検査は、それぞれの目に対して通常6カ月毎おこないます。進行が疑われる場合、検査が正確にできなかった場合には、その間でもおこなうことがあります。
さまざまな点眼を組み合わせて使用しても、視野が進行する場合、眼圧が下がらない場合、たくさんの点眼をすることがご負担になっている場合、日帰りレーザーや、手術をおこないます。 ただし日帰りレーザー・手術によって眼圧は下がりますが、視力が上がることはありません。
原発閉塞隅角緑内障でも、眼圧を下げる点眼を行いますが、より重要になるのが、閉塞しそうな狭い隅角の形状を治すことです。隅角を狭いまま放置すると、さらに狭くなっていき、いずれ急性緑内障発作を起こします。
そうなると、緊急入院・手術が必要になり、それを乗り越えても、視野・視力の障害がのこることが多いです。
そうならないためには、白内障手術またはレーザー虹彩切開術が必要になります。白内障手術では、大きくなっている水晶体をとりのぞいて、かわりに非常に薄い眼内レンズを入れます。その結果、隅角は大きく広がり、急性緑内障発作に一生なることはありません。
レーザー虹彩切開術は、レーザー光線で、虹彩に小さな房水の通り穴を開ける手術です。しかし最近はほとんど選択されなくなってきています。
角膜が白くにごって見えなくなる合併症のリスクがあるため、また、将来的に必要になる白内障手術を難しくさせるためです。
このように緑内障は、中高年の多くの方で、自覚症状なく発症して進行します。そのため、早期に発見して、長期間にわたって点眼治療と定期受診をつづけていただくことが、とても重要になります。
視野がせまくなったり、見えない場所を感じたり、健康診断で視神経乳頭陥凹拡大・高眼圧・緑内障疑いなどの指摘を受けたりした場合にはもちろん、特に自覚症状がなくても、40歳をすぎたら、一度は来院して緑内障を調べることを強くおすすめいたします。
SLT:日帰りレーザー
緑内障の治療は、眼圧を目薬で下げることが基本になります。しかし緑内障の点眼は、高価で、さまざまな副作用があり、それを一生涯続けることになりますので、大きい負担になってしまいます。
点眼だけでは十分に眼圧が下がらずに、視野が進行する場合は、緑内障手術という選択肢が出てきます。
緑内障手術は強力に眼圧は下がりますが、入院が必要になることが多く、合併症・リスクが少なからずあり、手術後に見え方が悪くなることもあります。
そこで、日帰りレーザー:SLT(選択的レーザー繊維柱帯形成術)という治療法が最近注目を集めています。
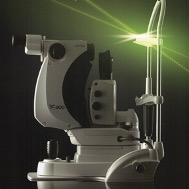
SLTは、緑内障手術のように強力に眼圧を下げる効果は期待できませんが、日帰りで短時間に安全に行えることが特徴です。
眼圧の下がり方には個人差がありますが、レーザー後に点眼を減らせたり、手術を回避できたりする患者様は多くおられます。
SLTは安全性と、眼圧を下げる治療効果のバランスの良い治療です。
SLTは初期・中期・末期いずれの緑内障に対しても行うことはできますが、点眼が少ない早い病期の方が眼圧は良く下がります。(実際に欧米では、点眼治療の前や、点眼を1剤だけしている段階で行うことも少なくありません。)
SLTでは、目の中を循環している水:房水の出口にあたる、繊維柱帯というフィルターの組織にレーザーを当てます。その結果、生体の自然治癒反応を起こし、房水を抜けやすくさせて、眼圧を下げることができます。閉塞隅角緑内障、炎症をともなう続発性緑内障など一部の特殊例をのぞく、ほとんどのタイプの緑内障に対して治療できます。
痛みはほとんどなく、片目5分程度で終了し、治療前後30分の眼圧を測定して帰宅できます。眼帯をつける必要はありませんし、その日からお風呂、お食事、お化粧もまったく普通にしていただけます。
術後数日間は、軽度のかすみ、目の違和感、頭重感を感じる患者様はある程度おられますが、自然に治ります。
定期的な術後通院が必要になります。
レーザー後1~2カ月で眼圧が安定します。その時点で約70%の患者様で眼圧が下がります。残りの30%の患者様は眼圧は変わりません。効果がある患者様では2~6mmHg眼圧が下がります。またきわめて可能性は低いですが、眼圧が上がったり、炎症を起こしたり、目の前側に出血を起こしたりすることはありますが、いずれも短期間に点眼などで治ります。
レーザーの効果で眼圧が下がる期間は、個人差が大きいです。10年以上効果が持続する場合もありますが、数カ月で効果が切れてしまうこともあり、さまざまですが、平均して2~3年間、眼圧が下がります。
SLTは目の組織への負担がほとんどありませんので、繰り返しの治療が可能です。効果が弱くなり眼圧が上がっても、再度照射することで、同様に眼圧を下げることができます。
SLTは日帰りレーザー手術として、生命保険会社・医療保険の手術給付金を受けられることが多いです。ご加入の保険会社にご確認ください。(正式な手術名は隅角光凝固術です)
SLTをおすすめしたい患者様の特徴です。
- 点眼だけでは眼圧が下がりにくい患者様
- 毎日の点眼が負担になっている患者様
- 点眼の本数が多く負担になっている患者様
- 点眼の副作用に悩まれている患者様
(充血、違和感、まぶたに着色する、まつげが伸びる、目の周りがくぼむなど) - 点眼を忘れやすい患者様
- 緑内障手術に不安がある患者様
- 入院での緑内障手術が困難な患者様
- 視野が進行している患者様
- 妊娠中、授乳中で緑内障の点眼に不安がある患者様

診療時間
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 午前 9:00〜 13:00 |
○ | ○※2 | ○ | ○ | ○ | ○ | / |
| 午後 15:00〜 18:00※1 |
○ | / | ○ | ○ | ○ | / | / |
※1 夕方の受付は17:45まで。
※2 火曜のみ受付12:00まで。
月1回臨時休診がございます。電話でご確認ください。
眼鏡処方、コンタクトレンズ処方、オクルパッドの受付は終了30分前までとなります。
原則予約不要です。
(手術・特殊検査・ハードコンタクトレンズ処方は予約制です。)
緊急手術がある場合、診療時間を切り上げる場合がございます。
コンタクトレンズ未経験の患者様の処方は行っておりません。

