診療内容
糖尿病網膜症
糖尿病網膜症とは、糖尿病で起きる目の障害の総称です。糖尿病の三大合併症の一つです。(ほかには腎症と神経症があります。)
糖尿病網膜症は、糖尿病になってから、数年から10年程度で起きることが多いです。(血糖コントロールの程度によります。)
原因・症状
糖尿病網膜症は、3つの病期にわかれます。それぞれ初期(単純糖尿病網膜症)・中期(前増殖糖尿病網膜症)・末期(増殖糖尿病網膜症)です。
初期(単純糖尿病網膜症)では、網膜の毛細血管が障害をうけて、血管が盛りあがるこぶをつくったり(毛細血管瘤)、血管の周囲に血をちらしたり(点状出血・斑状出血)、血管が詰まったりします。血管から染み出たタンパク・脂肪の成分がシミのようにでてきます(硬性白斑)。
この段階では、軽いかすみを感じる程度で、ほとんど視力がさがることはありません。
ただし、網膜の中心部黄斑に腫れ(黄斑浮腫)をおこすと視力が下がります。その場合はステロイド(ケナコルト)注射または、硝子体注射(抗VEGF療法)を行うことがあります。
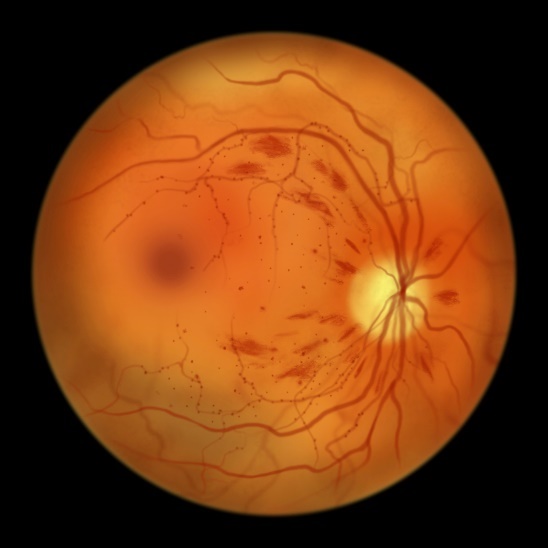
中期(前増殖糖尿病網膜症)は一歩網膜症が進行した状態です。血管のつまりが網膜の広い範囲におよびます。眼底出血の量が増えて、網膜にはベタッとしたタンパク・脂肪のシミ;軟性白斑が出現します。
この段階では、網膜が酸素、栄養不足(虚血)になるため、それを補うために信号(VEGF)が発信され、応じて新生血管が生えてきます。この血管は通常の血管にくらべて非常にもろいために、簡単に破れて大出血をおこしてしまいます。
この段階でも症状はすくなく、ほとんど視力がさがることはありません。
同様に黄斑浮腫で視力が下がる場合があります。
多くの場合、新生血管が増えないようにするために、レーザー治療が必要になります。
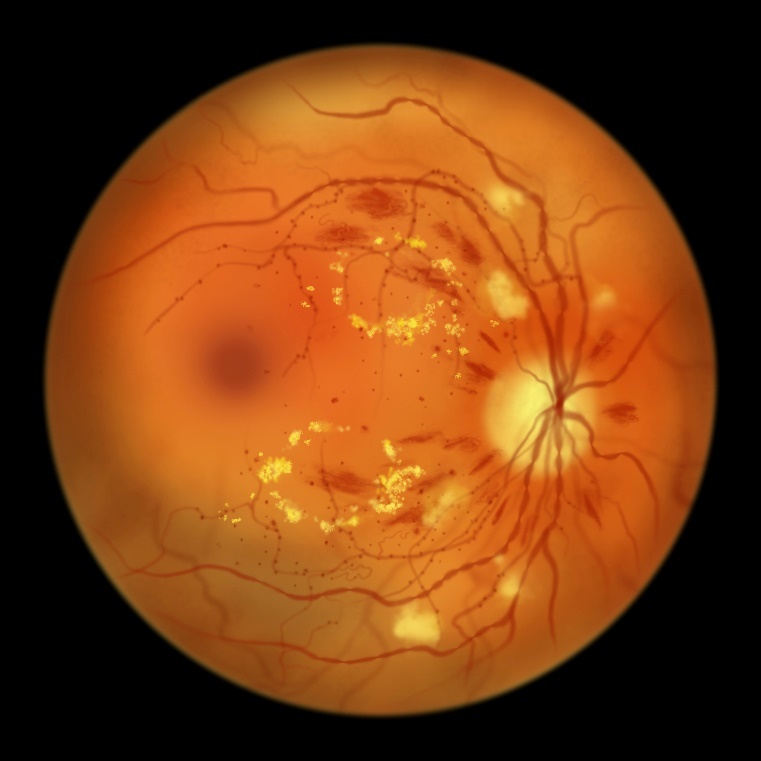
末期(増殖糖尿病網膜症)は、さらに進行し、視力障害、失明が近づいた状態になります。網膜の虚血が進行し、新生血管が網膜全体にひろがります。ぶつけたりしなくても、血管が破れて目の内部への出血(硝子体出血)を起こして、突然に見えなくなります。
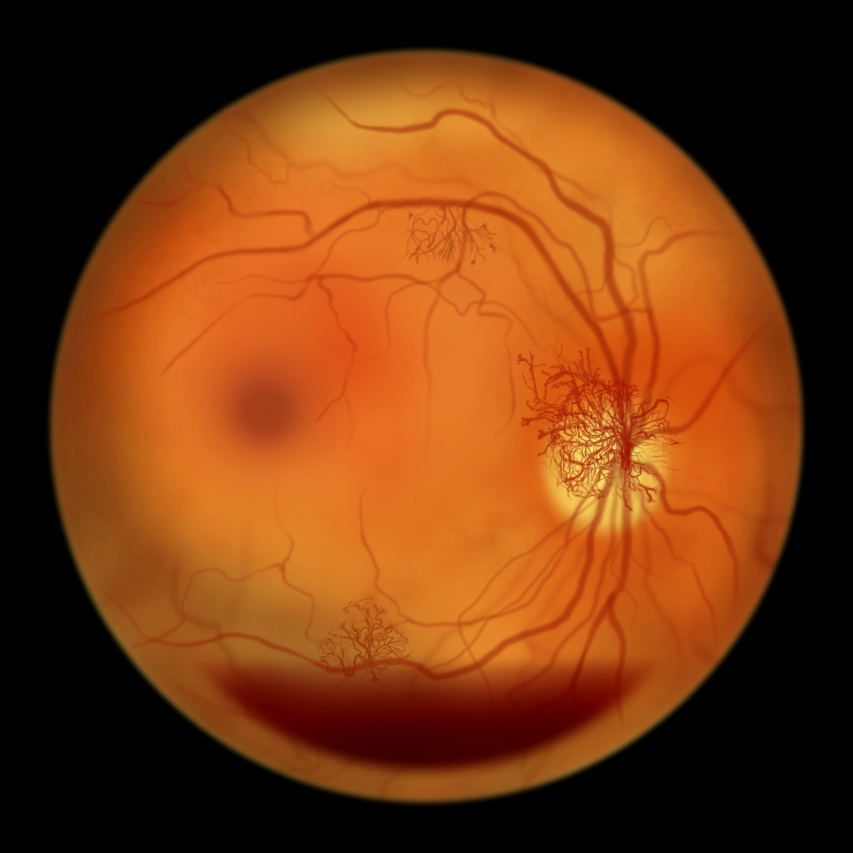
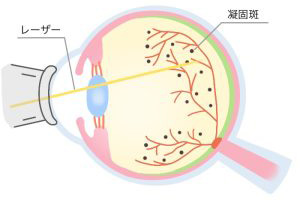
新生血管がこれ以上増えないようにするために、急いで網膜全体を打つレーザー治療(汎網膜光凝固)をおこなう必要があります。
また網膜に、かさぶたのような繊維組織(増殖膜)が発生して、網膜をひっぱって網膜剥離を起こすことがあります。
さらに新生血管が、目の前側にある茶目(虹彩・隅角)に生えてしまうと、目を循環している水の出口をつまらせて、眼圧が上がり緑内障になってしまうこともあります。手術が必要になることが多いです。
これらの病気が合併することも多いため、徐々に視力が低下し、運転ができなくなったり、仕事を制限したり、職業を変更したりせざるをえなくなることもあります。また両眼が同程度に障害を受け、視力低下することが多いです。
難しいのは、初期から中期までほとんど自覚症状がないことです。末期になると症状が出ますが、大出血をおこして突然見えなくなったり、治療への反応が悪くなったりして、失明に近づいていきます。
治療
中期の大半と、末期では、網膜の虚血による進行をおさえるために、レーザー治療が必要になります。
どの病期でも起こりうる、黄斑浮腫には、ステロイド(ケナコルト)注射または、硝子体注射(抗VEGF療法)を行います。
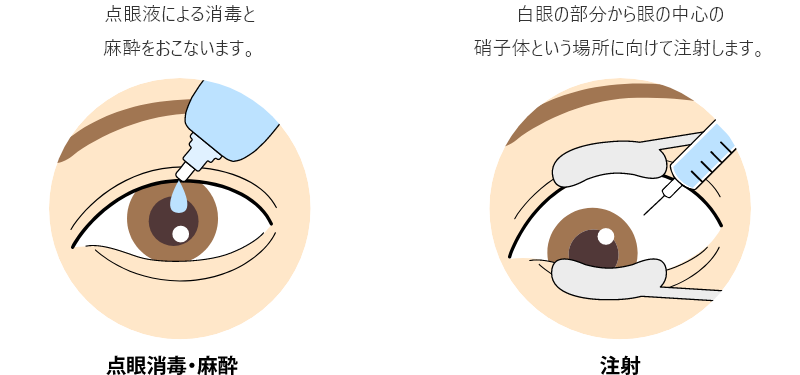
眼球注射と聞くと恐怖を感じられると思いますが、どちらの薬剤でも、実際には日帰りで、痛みはほとんどなく、数分間で終わります。
治療費は、ステロイド注射の場合は安価ですが、硝子体注射の場合は、薬剤費が高く高価になってしまいます。
残念ながら生命保険の手術給付金の対象にならないことがほとんどです。しかしご本人様の収入により、高額療養費の対象になる可能性があります。受付におたずねください。
末期では、網膜剥離・緑内障という失明につながる恐ろしい合併症が起きることがあります。どちらも入院・手術が必要になります。難治性となり、複数回手術が必要になることもめずらしくありません。
糖尿病の診断を受けたら、糖尿病の状態にかかわらず、一度は来院してください。早期に適切な治療が行えれば、視力障害を防ぐことはできます
その後、定期受診していただくようお願いします。初期の場合6カ月から1年ごとの受診が、中期から末期では、毎月、数カ月ごとの受診が必要です。

糖尿病網膜症・網膜静脈閉塞症のレーザー治療
糖尿病網膜症、網膜静脈閉塞症が進行した場合、病気の活動性をおさえるためにレーザー治療をおこないます。
レーザー治療の目的は進行予防です。残念ながらレーザー治療で視力が上がることはありません。
この二つの病気では血流が悪くなると(虚血状態)、酸素不足を補うために新生血管という非常にもろい血管が生えてきてしまいます。
新生血管は簡単に破れて、目の内部が血液でみたされてしまう硝子体出血を起こし、突然視力が下がります。
あわせて、繊維組織(増殖膜)に引っ張られることで網膜剥離を起こしたり、目の内部の水の流れが遮断されて緑内障を起こしたりして視力を失っていきます。
レーザー治療は、血流の悪い網膜におこない、新生血管が生えることを予防します。硝子体出血・網膜剥離・緑内障など失明につながる病気の発生・進行をおさえることが目的になります。
網膜剥離のレーザーに比べて、複数回、広範囲に、多く打つ必要があります。
糖尿病網膜症はほとんど両眼を、複数回、数カ月にわたって治療します。一方網膜静脈閉塞症は片眼だけ、1回から複数回治療します。(糖尿病網膜症より、回数は少なく、期間も短いことが多いです。)
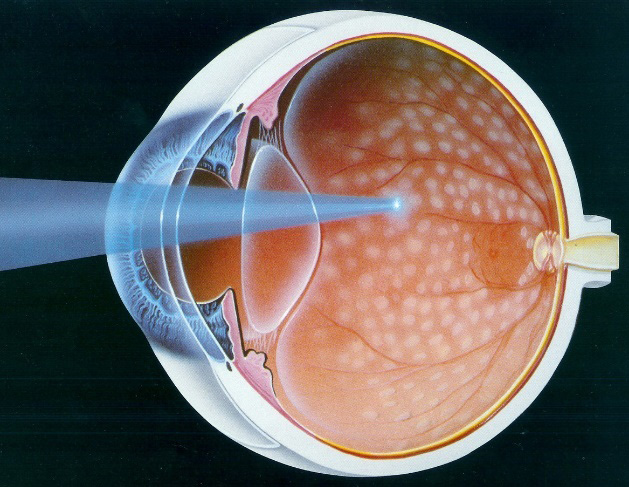
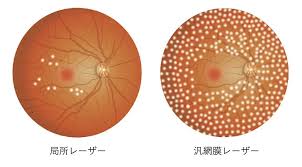
したがって眼への負担はより大きく、合併症が出やすくなります。たとえば、視野が狭くなる、色の識別が弱くなる、また黄斑浮腫を起こして視力を下げる、などです。
一連の治療で病気の勢いを抑えることはできますが、糖尿病など基礎疾患のコントロールが悪化すると、眼内の血流が悪くなり、新生血管が再度生えることがあります。その場合は、レーザ治療を追加します。
実際の治療の流れです。1回ごとの治療は、網膜剥離の場合と同様です。
瞳孔を開きますので、お帰りは車・バイクの運転はできません。公共機関やタクシー、または運転できる方の同乗で来院ください。
瞳孔を開く点眼をして20分ほど待っていただき、点眼の麻酔をして、目に治療用のコンタクトレンズをあてて治療開始します。1回の治療時間の目安は5分から10分です。
時に痛みを感じる方もおられます。痛みは強いものではなく、目を押されるような圧迫感、にぶい痛みとおっしゃられます。
痛みを感じるか、感じないか、そして痛みの程度には個人差が大きく、治療をしてみないと分かりません。治療をしながら、痛みの有無・程度を確認させていただき、レーザーのペースを決めます。万一痛みが強いようであれば、休憩をしていただけます。
レーザー治療は、白内障などの内眼手術のような、事前の準備や厳密な生活制限はありません。お風呂、シャワー、お化粧もすぐにしていただけます。お食事、アルコールも普通にとっていただけます。
網膜剥離の場合と違い、運動・歩行の制限もありません。
レーザー治療は、日帰りレーザー手術として、生命保険会社の手術給付金を受けられることが多いです。ご加入の保険会社の方にご確認ください。(正式な手術名は網膜光凝固術です)

診療時間
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 午前 9:00〜 13:00 |
○ | ○※ | ○ | ○ | ○ | ○ | / |
| 午後 15:00〜 18:00 |
○ | / | ○ | ○ | ○ | / | / |
※火曜のみ受付12時まで。また月1回臨時休診がございます。電話でご確認ください。
眼鏡処方、コンタクトレンズ処方、オクルパッドの受付は終了30分前までとなります。
原則予約不要です。
(手術・特殊検査・ハードコンタクトレンズ処方は予約制です。)
緊急手術がある場合、診療時間を切り上げる場合がございます。
コンタクトレンズ未経験の患者様の処方は行っておりません。

